Инфекции верхних и нижних дыхательных путей
Инфекции в области головы и шеи
Нос и лицо
Фурункулез следует лечить немедленно, местным применением тепла и приемом внутрь антистафилококковых антибиотиков, чтобы избежать инфицирования кавернозных синусов. Импетиго и рожистое воспаление вызываются р-гемолитичес-ким стрептококком группы А и, реже, Staph. aureus. Рожа — это четко отграниченный целлюлит, который распространяется по поверхности и требует внутривенного введения антибиотиков, активных в отношении патогенной флоры, например, оксациллин 2 г каждые 4 ч у взрослых.
Мукормикоз — инфекция, угрожающая жизни, встречается у больных с нейтропенией или диабетическим кетоацидозом; характеризуется черными струпьями, покрывающими некротическую ткань в пределах полости носа. Показаны хирургическая обработка и внутривенная антимикотическая терапия.
Околоносовые синусы
Этиология. Острый синусит вызывают Str. pneumoniae, другие стрептококки, Я. influenzae, Moraxella, а в блоке интенсивной терапии 5. aureus и грамотрицатель-ные микроорганизмы. Вирусы выделены в одной пятой части случаев. Патогенная микрофлора хронических синуситов также включает анаэробную инфекцию.
Патогенез. Обструкция отверстий в переднем решетчатом синусе ведет к застою продуктов секреции, отеку слизистой оболочки или образованию полипов, способствующих синуситу. Баротравма и дефекты цилиарного транспорта также могут способствовать инфекции.
Эпидемиология. Синусит составляет 1-3% инфекций верхних дыхательных путей. Катетеризация носа свыше 48 ч - главная причина нозокомиальных (внутри-госпитальных) синуситов.
Клинические проявления. Одна треть больных страдает от патологии лицевой области. Наиболее частые проявления — закупорка носовых ходов и нарушение дренажа. Могут появиться лихорадка и лейкоцитоз. Хронический синусит характеризуется застоем и выделениями, редко — лихорадкой.
Диагностика. Бактериологический анализ мазков из носовых ходов не всегда помогает диагностике. Рентгенография не обязательна для распознавания острого
клинически явного синусита. Компьютерная томография позволяет выявить вовлечение в процесс орбиты, клиновидной пазухи и костной ткани. МРТ имеет ограниченное применение в распознавании микотической инфекции и опухолей; МР-ангиография дает возможность оценить сосудистые осложнения.
Лечение. Его цели: дренаж полостей и подавление бактериальной инфекции. Показаны увлажнение, гидратация и вазоконстрикторные, но не антигистаминные средства. Амоксициллин или амоксициллин-клавуланат, 40 мг/кг в день, в 3 приема; дозу увеличивают до 500 мг; бисептол или цефалоспорин второго поколения, например, цефуроксим-аксетил, 250 мг 2 раза в день (125 мг для детей в возрасте до 2 лет) назначают на 2-4 нед.
УХО
Этиология. Острый средний отит вызывают 5. pneumoniae, H. influenzae (обычно нетипируемый), М. catarrhalis, стрептококки группы А и 5. aureus. Респираторные вирусы выделяются редко. Эта патогенная микрофлора вызывает мастоидит. Хронический отит чаще вызывают Ps. aeruginosa, S. aureus, E. coli и разновидности Proteus. Анаэробная инфекция участвует в одной трети случаев. Наружный отит, или «ухо пловца», может быть вызван стафилококком, стрептококком и разновидностями Pseudomonas, Herpes zoster вызывает синдром Рамзая — Ханта. Ps. aerugmosa служит причиной некротизирующего наружного отита у больных диабетом.
Патогенез. Нелеченый, острый или рецидивирующий средний отит ведет к хроническому отиту с отореей. Хроническая инфекция сопровождает перфорацию барабанной перепонки и холестеатому. Клетки сосцевидного отростка сообщаются с полостью среднего уха и таким образом бывают поражены при среднем отите. Сдвиг в сторону алкалоза, развивающийся в области наружного слухового прохода, ведет к размножению бактерий и наружному отиту.
Клинические проявления. Острый средний отит сопровождается болью, потерей слуха, лихорадкой, лейкоцитозом; обнаруживают гиперемированную и выпяченную или перфорированную барабанную перепонку. Для серозного среднего отита — ведущей причины потери слуха у детей, характерна тусклая, втянутая перепонка с наличием жидкости. При мастоидите отмечают верхнебоковое смещение ушной раковины и появление за ней красной флюктуирующей массы. Хронический отит с отореей — это хронически дренируемое ухо. При наружном некротизирующем отите отмечаются сильная боль и припухлость в области наружного слухового прохода.
Диагностика. Установление диагноза требует прямого осмотра барабанной перепонки. Сканирующая КТ позволяет дифференцировать мастоидит и некроз кости от злокачественного наружного отита.
Лечение. Для лечения острого среднего отита применяют амоксициллин, амоксициллин-клавуланат, бисептол или цефуроксим-аксетил в течение 10 дней (дозы Для синусита см. выше). Дренаж показан при неразрешающейся или рецидивиру-Щеи инфекции. В лечении хронического среднего отита комбинируют антибактериальные ушные капли (кортиспорин 3-4 капли 3-4 раза в день), антибиотики широкого спектра действия (амоксициллин-клавуланат, 500 мг 3 раза в день взрослым) и удаление холестеатомы. Лечение наружного отита заключается в применении антибактериальных или антимикотических ушных капель и, при необходимости, в приеме антибиотиков широкого спектра действия. При злокачественном наружном отите применяют хирургическую обработку раны, антибактериальные ушные капли, внутривенное введение антибиотиков, активных в отношении псевдомонад, и регулирование сопутствующего диабета.
Рот и глотка
Этиология. Гингивит вызывается оральной анаэробной инфекцией. Герпес — это вирусная инфекция, поражающая губы, слизистую оболочку щек, язык и стенку глотки. Герпетическую ангину вызывает вирус Коксаки группы A. Candida albicans — причина кандидозного стоматита. Экссудативный фарингит вызывают как р-ге-молитические стрептококки группы А, так и Neisseria gonorrhoeae, Corynebacterium diphtheriae, Mycoplasmapneumoniae, Chlamydiapneumoniae, вирус Эпштейна — Барр, внрус Herpes simplex и аденовирус. Респираторные синцитиальные вирусы, вирусы парагриппа и гриппа служат причиной неэкссудативного фарингита.
Клинические проявления. Признак острого фарингита —тонзиллит с эритемой, экссудацией и отеком. Сопутствующий перитонзиллярный абсцесс проявляется лихорадкой, болью, дисфагией, болью при глотании, асимметрией миндалин и осиплостью голоса.
Диагностика. При экссудативном фарингите применяют быстрый тест, специфичный для стрептококков группы А. Если результат этого теста отрицателен, из глотки берут мазок и проводят посев для выделения культуры. Herpes simplex определяют с помощью выделения культуры или иммунофлюоресцентного окрашивания. Neisseria должна быть выделена на селективной среде. Candida идентифицируют от оральных поражений с помощью гидроксида калия.
Лечение стрептококкового фарингита, включающее пенициллин или эритроми-цин (500 мг 4 раза в день в течение 10 дней), обеспечивает первичную профилактику ревматизма, но не стрептококкового гломерулонефрита. Перитонзиллярный абсцесс требует вскрытия и дренирования. Прием нистатина или клотримазола внутрь, в тяжелых случаях — системная антимикотическая терапия, дают результаты при кандидозном стоматите.
Гортань
Этиология. Острый эпиглоттит вызывают Н. influenzae типа В у детей и Haemophilus, 5. aureus и S.pneumoniae — у взрослых. Возбудителями крупа (ларин-готрахеобронхита) являются вирусы парагриппа, другие респираторные вирусы и Mycoplasma pneumoniae.
Патогенез. Быстрое развитие целлюлита надгортанника и окружающих тканей может вести к обструкции дыхательных путей. У большинства больных с инфекцией, вызванной Haemophilus отмечают бактериемию. Круп характеризуется воспалением тканей, окружающих гортань.
Клинические проявления. Эпиглоттит обусловливает лихорадку, осиплость голоса, дисфагию и обструкцию дыхательных путей. Больные обычно наклоняются вперед, выражено слюнотечение. Круп наблюдай -т у детей в возрасте до 3 лет. Симптомы крупа: громкий кашель с металлическим оттенком, возможен стридор.
Диагностика. Отечный вишнево-красный надгортанник и «симптом большого пальца» на боковой рентгенограмме шейного отдела позвоночника — признаки эпи-глоттита. При фибробронхоскопии требуется щадить дыхательные пути. Сужение ниже голосовых складок на боковой рентгенограмме шеи указывает на круп.
Лечение. Ведение больных эпиглоттитом в отделении интенсивной терапии предусматривает наблюдение за состоянием дыхательных путей или интубацию трахеи; ингаляции кислорода и цефуроксим или цефалоспорин третьего поколения от 7 до 10 дней. Профилактика заключается в предотвращении контактов больных с детьми до 4 лет и приеме рифампина 20 мг/кг в день, но не более 600 мг. Больные с тяжелым крупом должны быть госпитализированы для тщательного наблюдения, применяют увлажняющую терапию и кислород.
Глубокие пространства шеи
Этиология. Возбудителями инфекции в глубоких пространствах шеи являются р-гемолитический стрептококк группы A, Peptostreptococcus, Provotella, Porphyromonas и Fusobacterium.
Патогенез. Инфекция проникает из одонтогенных абсцессов, полости рта, синуситов, ретрофарингеальных лимфатических узлов и развивается в боковых фарин-геальных, подчелюстных или ретрофарингеальных пространствах. Могут развиться обструкция дыхательных путей, септический тромбофлебит или медиастинит.
Клинические проявления. При инфекции бокового фарингеального пространства наблюдают лихорадку, лейкоцитоз, боль в глубоких областях шеи, смещение медиальной стенки глотки; может развиться тризм. Сопутствующий септический тромбоз внутренней яремной вены сопровождается ознобами, высокой лихорадкой, болезненностью в области углов челюсти. Редкое осложнение — разрыв сонной артерии. Для ангины Людвига, инфекции подчелюстного или подъязычного пространств характерны боль, лихорадка, слюнотечение и воспаление, охватывающее дно ротовой полости, а также смещение языка кзади и кверху. Симптомы инфекции ретрофарингеального пространства включают дисфагию, осиплость голоса, ригидность шеи, одышку или стридор. Могут развиться медиастинит, обструкция дыхательных путей или прорыв в дыхательные пути с развитием аспирационной пневмонии.
Диагностика. Сканирующая КТ; при вовлечении в процесс сосудов, используют МР-ангиографию, определяющую локализацию инфекции.
Лечение. Применяют комбинацию пенициллина 12 000 000-18 000 000 ЕД/сут, в 6 приемов с метронидазолом, 500 мг 3 раза в день; или ампициллин-сульбактам 3 г 4 раза в день; это лечение сочетают с дренированием.
Пневмония
Этиология
Пневмония — это инфекция легочной паренхимы, вызываемая различными видами бактерий, микоплазмой, хламидией, риккетсиями, вирусами, грибами и паразитами. Больной человек легко подвергается инфицированию легких различными патогенами.
Эпидемиология
Для определения этиологических факторов пневмонии следует изучить: анамнез, поездки, аллергические реакции на домашних животных, профессиональные повреждающие факторы, контакт с больными; кроме того, имеют значение возраст больного, состояние его зубов, сезон года, географическое положение, курение и ВИЧ-статус.
Патогенез
Общий механизм возникновения пневмонии — аспирация микробов из ротоглотки. Обычные микроорганизмы — аэробные, грамположительные кокки и анаэробы. В норме во сне происходит аспирация у 50% взрослых. Аспирация повышена при нарушении сознания у алкоголиков и наркоманов, больных инсультом, эпилепсией, другими неврологическими заболеваниями или расстройствами глотания; при наличии назогастрального или эндотрахеального катетеров; во время или после анестезии. Аэробные грамотрицательные бактерии образуют колонии в ротоглотке или желудке, чаще у больных в стационаре, особенно находящихся на постельном режиме. Другие пути передачи включают: вдыхание инфицированных частиц (< 5 мкм), гематогенное распространение, контактное распространение из другого очага инфекции и проникновение патогенной флоры через рану грудной клетки.
Клинические проявления
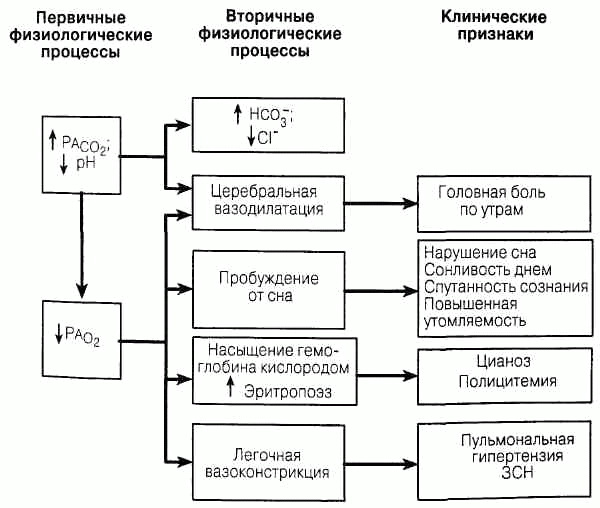
Характерными признаками пневмонии являются лихорадка, кашель сухой или с мокротой. При физикальном обследовании отмечают укорочение звука при перкуссии грудной клетки, при аускультации — ослабленное или бронхиальное дыхание (проводится дыхание с крупных бронхов по уплотненной легочной ткани), а также хрипы. Этому сопутствуют плевральная боль в грудной клетке, озноб, одышка, миалгии, головная боль и диарея. Показаниями для госпитализации больных с пневмонией служат: возраст более 65 лет; наличие серьезных заболеваний, обусловивших пневмонию (поражения сердца, легких, диабет, лейкопения или иммунодепрес-сивные болезни); подозрение на стафилококковую пневмонию; наличие гнойных осложнений (эмпиема); неспособность больного принимать лекарства, недостаток пероральных медикаментов; наличие жизненно важных расстройств, таких как та-хипноэ, тахикардия, артериальная гипотензия, гипоксия или психические расстройства.
Таблица 91-1 Лечение пневмонии
|
Синдром
|
Типичные возбудители
|
Антибиотики
|
|
Первичные
|
|
Долевая
|
S.pneumoniae,
Н. influenzae
М. catarrhalis
|
Пенициллин, эритромицин, ЦС-П, ЦС-III, ампициллин-сульбактам
|
|
Атипичная
|
M.pneumoniae
Legionella
C.pneumoniae
|
Эритромицин
|
|
Аспирационная (смешанная флора, часто химические вещества)
|
Анаэробы
|
Пенициллин, клиндамицин
|
|
Внутригоспитальные
|
Кишечные грамотрицательные бактерии
Ps. aeruginosa
|
ЦС-III, бисептол, ципрофлоксацин
ЦС-III, имипенем ± аминогликозид, азтреонам, ципрофлоксацин
|
|
Постгриппозные
|
S. aureus, S.pneumoniae, S. aureus
|
Нафциллин, ванкомицин Нафциллин
|
Примечание. ЦС-П — цефалоспорин второго поколения, ЦС-III — цефалоспорин третьего поколения.
Диагностика
Рентгенография. Изменения на рентгенограмме грудной клетки варьируют от долевой инфильтрации до диффузных очагов интерстициальных инфильтратов. К Другим патологическим изменениям относятся множественные узелки, подозрительные на септические эмболы; формирование полости, выпот в полость плевры и прикорневая аденопатия.
Исследование мокроты. Если возможно, следует получить мокроту и исследовать макроскопически на наличие гноя и крови. Если при окраске мокроты по Гра-му обнаруживают более 25 лейкоцитов и менее 25 клеток эпителия, микроорганиз-ы и некоторые грамотрицательные бактерии, их рассматривают в качестве возбу-
Выделение возбудителя из культуры крови. Так как при исследовании мокро-не всегда определяется возбудитель, перед началом лечения у больного дважды берут кровь для посева.
Таблица 91-2 Дозы антимикробных препаратов для лечения пневмонии в условиях стационара
|
Препарат
|
Дозировка* (внутривенно)
|
|
Ампициллин-сульбактам
|
3 г каждые 6 ч
|
|
Азтреонам
|
2 г каждые 8 ч
|
|
Цефазолин
|
1-2 г каждые 8 ч
|
|
Цефотаксим, цефтизоксим
|
1-2 г каждые 8-12 ч
|
|
Цефтазидим
|
2 г каждые 8 ч
|
|
Цефтриаксон
|
1-2 г каждые 12-24 ч
|
|
Цефуроксим
|
750 мг каждые 8 ч
|
|
Ципрофлоксацин
|
400 мг внутривенно или 750 мг внутрь каждые 12 ч
|
|
Клиндамицин
|
600-900 мг каждые 8 ч
|
|
Эритромицин
|
0,5-1 г каждые 6 ч
|
|
Гентамицин (или тобрамицин)
|
5 мг/кг в день каждые 8 ч
|
|
Имипенем
|
500 мг каждые 6 ч
|
|
Метронидазол
|
500 мг каждые 8 ч, внутривенно или внутрь
|
|
Нафциллин
|
2 г каждые 4 ч
|
|
Пенициллин G
|
1 000 000 ЕД каждые 4-6 ч
|
|
Тикарсиллин (клавуланат)
|
3 г каждые 4 ч
|
|
Ванкомицин
|
1 г каждые 12ч
|
*Дозировку корректируют при почечной недостаточности. Источник: From Levison ME, HPIM—13.
Другие диагностические исследования. Мокроту для исследования можно получить с помощью бронхоскопии и бронхоальвеолярного лаважа. Под контролем зрения берут соскобы из участков пораженных дыхательных путей. Кроме того, применяют транстрахеальную аспирацию и торакоцентез. Для диагностического исследования получают аспират посредством чрескожной пункции легкого. В особых случаях выполняют открытую биопсию легкого, серологические исследования на высоте заболевания и в период реконвалесценции, а также КТ грудной клетки.
Лечение
См. табл. 91-1, представляющую клинические синдромы вероятных возбудителей заболевания и антибиотики, используемые в лечении. См. табл. 91-2, где даны дозы антибиотиков, применяемых для лечения пневмонии в стационаре.
Абсцесс легкого
Клинические проявления
У большинства больных с абсцессом легкого заболевание протекает подостро, без выраженных болезненных проявлений. Больного беспокоит кашель, иногда с выделением больших количеств гнойной мокроты с неприятным запахом; частые признаки: лихорадка, ночная потливость и похудание. Отмечается также плевральная боль в грудной клетке и мокрота с прожилками крови.
диагностика
На рентгенограмме грудной клетки в типичных случаях обнаруживают поражение в виде полости с уровнем жидкости в слабовентилируемых участках легкого. При окраске мокроты по Граму выявляют смешанную флору.
Лечение
Пенициллин 10 000 000-12 000 000 ЕД в день, каждые 4 ч или клиндамицин, 600 мг каждые 8 ч; сперва внутривенно, затем прием внутрь. Указанное лечение является методом выбора. Его рекомендуют продолжать до тех пор, пока рентгенологически не будет доказано разрешение процесса.